糖尿病とは
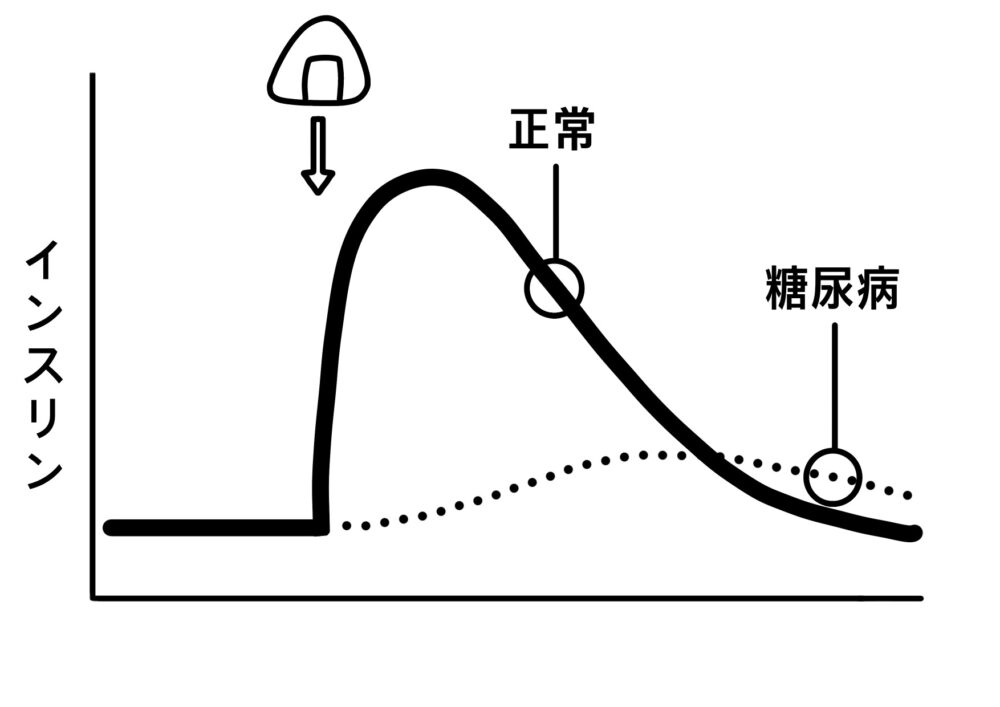 膵臓のβ細胞からは、インスリンというホルモンが分泌されます。インスリンは、食後などに高くなった血糖値を下げてくれる役割を担っています。
膵臓のβ細胞からは、インスリンというホルモンが分泌されます。インスリンは、食後などに高くなった血糖値を下げてくれる役割を担っています。
糖尿病は、このインスリンが十分に分泌されない、あるいは適切に働かないといったことで、慢性的に血糖値が高くなる病気です。1型糖尿病、2型糖尿病、妊娠糖尿病などに分類され、このうち生活習慣の乱れを主な原因とする2型糖尿病が、全体の9割以上を占めています。
1型糖尿病
 免疫の異常によって膵臓のβ細胞が破壊されることで、インスリンがほとんど、あるいはまったく分泌されなくなるタイプの糖尿病です。
免疫の異常によって膵臓のβ細胞が破壊されることで、インスリンがほとんど、あるいはまったく分泌されなくなるタイプの糖尿病です。
15歳以下の子どもに発症し急激に進行するケース、30~50歳くらいで発症し徐々に進行していくケースなどが典型例です。
2型糖尿病のように生活習慣の改善や飲み薬で血糖値をコントロールすることはできません。診断後はすぐに、インスリン注射が必要になります。
2型糖尿病
 食べ過ぎ、運動不足、肥満、喫煙、ストレスなどの生活習慣の乱れ、遺伝などを原因として発症するタイプの糖尿病です。
食べ過ぎ、運動不足、肥満、喫煙、ストレスなどの生活習慣の乱れ、遺伝などを原因として発症するタイプの糖尿病です。
インスリンの分泌量が減ったり、効きが悪くなったりすることで、血糖値が慢性的に高くなります。
治療では、食事療法と運動療法が中心となり、必要に応じて薬物療法を導入します。
主に、中高年で発症します。
妊娠糖尿病
 妊娠中に初めて発見された糖代謝異常のことを指し、厳密には糖尿病には至っていない状態です。妊娠によるホルモンのバランスの変化により、血糖値が高くなるものと考えられます。
妊娠中に初めて発見された糖代謝異常のことを指し、厳密には糖尿病には至っていない状態です。妊娠によるホルモンのバランスの変化により、血糖値が高くなるものと考えられます。
ほとんどの場合、出産後に数値は改善します。ただ、妊娠糖尿病になった方は、その後、2型糖尿病を発症する可能性が高くなると言われています。生活習慣には十分に注意しましょう。
糖尿病になると疲れやすい?症状チェック
糖尿病には、初期にはほとんど症状がありません。以下のような症状が現れている場合には、すでにある程度糖尿病が進行している可能性があります。
- 疲れやすさ、倦怠感
- のどの渇き、水をたくさん飲む
- 多尿、頻尿
- 異常な空腹感
- 体重減少
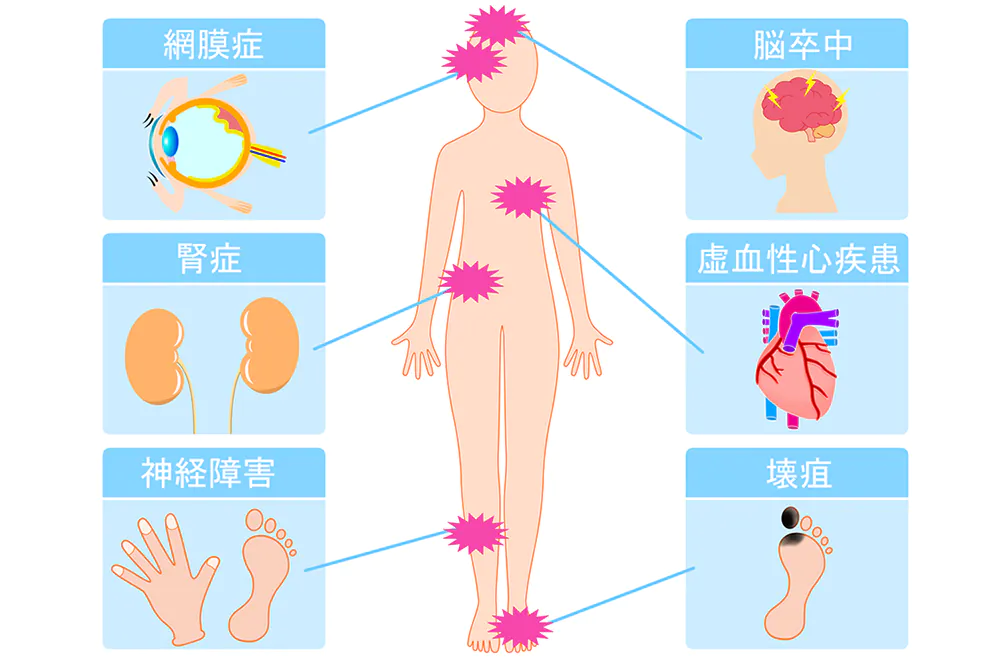
さらに進行すると、足の痛み、傷が治りにくい、目のかすみ・視力低下など、神経障害・網膜症・腎症といった合併症の症状も現れるようになります。
糖尿病の合併症・病変の
順番について
糖尿病は、特に合併症の
多い生活習慣病
 糖尿病・高血圧症・脂質異常症といった生活習慣病の合併症として、心筋梗塞や脳卒中がよく知られています。
糖尿病・高血圧症・脂質異常症といった生活習慣病の合併症として、心筋梗塞や脳卒中がよく知られています。
糖尿病にはこれらに加え、神経障害・網膜症・腎症という合併症が見られます(糖尿病の三大合併症)。合併する順番に、この3つの合併症についてご紹介します。
神経障害
通常、最初に現れる合併症です。
足のしびれから始まり、足の感覚低下、冷えなどが起こり、小さな傷を負っても気づきにくくなります。
神経障害、血管障害が重なることで、足の壊疽を起こし、切断に至る可能性もあります。
網膜症
目の奥にある網膜の細い血管が障害され、目のかすみ、視力低下などの症状が現れます。そして最悪の場合には、失明に至ります。年間4,000人もの方が、糖尿病網膜症を原因として視力を失っています。
糖尿病と診断された時点で、眼科を受診し、定期的に検査を受けることが大切です。
腎症
最後に現れる、腎臓の機能が低下する合併症です。
進行すると、足のむくみ、血圧上昇、倦怠感などの症状が現れます。腎不全になると、週3回、1回4時間程度の人工透析が必要になり、QOLが大きく低下します。
足が痛い?しびれる?
糖尿病の症状
糖尿病で足に出る症状
- 足の痛み
- 足のしびれ
- 足の違和感(ジンジン、ピリピリ)
- 足の感覚低下、痛みを感じにくい
- 足の傷に気づかない、治りにくい
- 足がよくつる
- 足の水虫
- 足の皮膚が赤くなる、腫れる
- 足の皮膚の乾燥、ひび割れ
- 足の爪の変形、変色
- 魚の目、たこ、靴擦れの頻発
糖尿病足病変
上記のような、糖尿病の方の足に発生するトラブルをまとめて「糖尿病足病変」と呼びます。
重症化すると、壊疽(組織が死ぬこと)が起こり、最悪の場合には足の切断が必要になります。壊疽のきっかけは多くの場合、傷、やけど、靴擦れなどの小さなケガです。糖尿病と診断された方は、毎日お風呂あがりなどに、足に異常がないかをチェックしましょう。また、室内でも必ず靴下を履く、足の大きさ・形に合った靴を選ぶといった対策による予防も重要です。
糖尿病の原因
残念ながら、免疫の異常を原因とする1型糖尿病を予防する方法はありません。
ただ、全体の9割以上を占める2型糖尿病は、主に生活習慣の乱れを原因とします。そのため、以下のような生活習慣の乱れを改善すれば、予防することが可能です。
その他、糖尿病の発症には遺伝も大きく関わっています。
食べ過ぎ・お酒の飲み過ぎ
食べ過ぎは、糖尿病の重大なリスク因子です。
また1日1合(約180ml)以上の飲酒をする人は、そうでない人と比べて糖尿病の発症リスクが高くなります。
運動不足・肥満
運動不足や肥満も、糖尿病の原因となります。
肥満はインスリンの働きを低下させるため、血糖値が下がりにくくなるのです。特に20代の頃より5kg以上体重が増えた人は、そうでない人よりも糖尿病の発症リスクが2.6倍に上昇すると言われています。
喫煙
1日20本以上タバコを吸う人は、そうでない人よりも糖尿病の発症リスクが高くなります。この傾向は、特に女性に顕著に表れています。
睡眠不足・ストレス
その他、睡眠不足やストレスも、糖尿病の発症へと影響するものと考えられます。
糖尿病は治るのか?
治療・予防で大切なこと
食事療法
食べ過ぎやお酒の飲み過ぎを控えることを中心に、これまでの食習慣を改善する必要があります。
1日3食を決まった時間帯に摂る
まずは、規則正しいリズムで1日3食を摂れるようにしましょう。そのためには、起床時間や就寝時間をできるだけ一定にすることも大切です。
バランスの良い食事を摂る
三大栄養素である炭水化物・タンパク質・脂質に加えて、不足しがちなビタミン、ミネラルなどを意識的に摂取しましょう。
食べ過ぎ・お酒の飲み過ぎを控える
腹八分目を基本とし、お酒の飲み過ぎは控えましょう。間食を控えるためには、自宅にお菓子などを置かないなどの対策が有効です。
野菜、おかず、炭水化物(米・パン・麺類)の順番で食べる
食物繊維の多い野菜、肉や魚などのおかず、そして最後に炭水化物を摂るという食べ方で、急激な血糖値の上昇を防ぐことができます。
運動療法
糖尿病の治療における運動療法では、有酸素運動と筋力トレーニングを組み合わせるのが有効です。
運動の種類、量については、医師とよく相談してから決定しましょう。無理な運動は、ケガのもとになります。
有酸素運動
ウォーキング、ジョギング、水泳などを、負荷を軽くして継続します。
週150分以上、週3回以上を目安としてください。
筋力トレーニング
筋力トレーニングといっても、ジムで重いバーベルを上げるようなものではありません。
かかと上げ、スクワットなど、基本的に室内でできる負荷の軽い筋力トレーニングを、週2~3回程度行いましょう。
薬物療法
食事療法・運動療法で十分な効果が得られない場合には、薬物療法を導入します。
糖尿病治療薬
インスリンの分泌を促す薬、インスリンの効きを良くする薬、糖の吸収・排泄を調整する薬などを内服します。
内服薬または注射薬として、GLP-1受容体作動薬を使用することもあります。
インスリン注射
上記の薬物療法で十分な効果が得られない場合には、インスリンを直接体外から補うため、インスリン注射が必要になります。
なお1型糖尿病については、診断後、すぐにインスリン注射が必要になります。
薬物療法導入後も、
食事療法・運動療法は
継続してください
薬物療法を導入してからといって、食事療法・運動療法をやめてしまうと、結局は十分な効果が得られない可能性が高くなります。肥満のリスクも高くなるため、糖尿病の程度や治療の経過に関わらず、食事療法・運動療法を継続しましょう。
食事療法・運動療法について、何か続けづらい理由がある場合には、ご遠慮なく医師にご相談ください。お気持ちに寄り添って、患者さんをサポートします。




